Sağlık Bakanlığı, maymun çiçeği hastalığına ilişkin 24 sayfalık rehber hazırladı. Hastalığın semptomları, nasıl bulaştığı ve korunmak için neler yapılması gerektiğine ilişkin bilgilerin yer aldığı rehberde şu ifadeler yer aldı:
Maymun Çiçeği hastalığı nedir?
“M-Çiçeği, Poxviridae ailesindeki Orthopoxvirus cinsinin bir üyesi olan M-Çiçeği virüsünün (MPox) neden olduğu bir hastalıktır. Orthopoxvirus cinsinin diğer üyeleri Camelpox, Cowpox gibi diğer canlı türlerinde de görülebilen zoonotik virüslerdir. Aynı ailenin insana özgü türü olan ve genel olarak bilinen ismi ile çiçek hastalığına neden olan Variola virüsü, etkin aşılama ile 1980 yılında dünya üzerinden eradike edilmiştir.
M-Çiçeği, öncelikle Orta ve Batı Afrika'nın tropikal yağmur ormanlarında endemik olarak görülen ve zaman zaman dünyanın diğer bölgelerine buradan yayılan, az sayıda görülen viral bir zoonotik hastalıktır. Klinik olarak; ateş, halsizlik, yorgunluk, baş ağrısı, kızarıklık ve büyümüş lenf nodları ile kendini gösteren hastalık bir dizi tıbbi komplikasyona neden olabilir.
Maymun Çiçeği semptomları
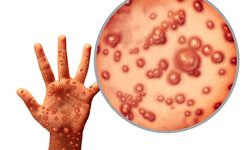
M-Çiçeği döküntüleri, 1980 yılında Dünya Sağlık Örgütü (DSÖ) tarafından dünya çapında eradike edildiği ilan edilen çiçek hastalığının döküntülerine benzer. M-Çiçeği, çiçek hastalığından daha az bulaşıcıdır ve daha hafif seyirli bir tabloya neden olur. Semptomları genellikle 2-4 hafta süren ve kendi kendini sınırlayan M-Çiçeği ağır vakalara da yol açabilmektedir. Orta Afrika’daki vakalarda yüzde 10 ile en yüksek fatalite oranı saptanırken, Batı Afrika’da bu oran yüzde 1 olarak saptanmıştır. 2022 yılından sonra pandemik hale gelen formu ile bağışıklık sistemi normal kişilerde fatalite oranı binde 1’in altındadır.
Maymun Çiçeği ve çiçek hastalığı benzerliği
Çiçek hastalığına karşı kullanılan aşılar, M-Çiçeğine karşı da belirli oranda bir koruma sağlamaktadır. Çiçek hastalığının tedavisi için geliştirilen antiviral ajanlar, M-Çiçeği tedavisi için de kullanılmaktadır.
Maymun Çiçeği virüsünün doğal konağı
M-Çiçeği virüsüne duyarlı çeşitli hayvan türleri tanımlanmıştır. Bunlar; ip sincapları, ağaç sincapları, Gambiya keseli sıçanları, fındık fareleri, primatlar ve diğer türlerdir. M-Çiçeği virüsünün doğal seyri bugün için net olarak tanımlanabilmiş değildir. Kesin rezervuar(lar)ı ve doğada virüs dolaşımının nasıl olduğu henüz netlik kazanmamıştır. Bununla birlikte ön planda kemirgenlerin olduğu düşünülmektedir.
Maymun Çiçeği nasıl bulaşır?
Afrika koşullarında M-Çiçeği virüsünün hayvanlardan insana bulaşı, enfekte hayvanların kan, vücut sıvıları, deri veya mukoza lezyonları ile doğrudan temas veya ısırık yoluyla meydana gelebilir. Afrika'da; ip sincapları, ağaç sincapları, Gambiya keseli sıçanları, fındık fareleri, farklı maymun türleri ve diğerleri dahil olmak üzere birçok hayvanda M-Çiçeği virüsü enfeksiyonunun kanıtları bulunmuştur. Maymunlar ve insanlar tesadüfi konaklardır.
Maymun Çiçeği belirti ve bulgularına dikkat
M-Çiçeğinin kuluçka süresi, riskli temastan semptomların başlangıcına kadar olan süre, genellikle 6-14 gün olmakla birlikte 1-21 gün arasında değişebilir. Bir hayvan ısırığı veya tırmalaması öyküsü olan kişiler, dokunsal/temasla maruziyete sahip olanlardan daha kısa bir kuluçka süresine (13'e karşı 9 gün) sahip olabilir.
Maymun Çiçeği vaka tanımı
Ateş ile birlikte halsizlik, baş ağrısı, kas ağrısı, eklem ağrısı ve lenfadenopati bulgularından biri veya birkaçının olması. Şikayetlerinden önceki son 21 gün içerisinde M-Çiçeği hastalığı tanısı doğrulanmış birisi ile temas öyküsü. İkisinin birlikte varlığında; Cilt döküntüleri (makül, papül ya da aynı yaşta/dönemde olan veziküler veya püstüler lezyonlar), ülsere veya veziküler mukozal lezyonlar (ağız içi ve anüs dahil) varlığında klinisyen tarafından tıbbi hikâye (1a veya 1b ile uyumlu ya da yüksek riskli bölgeye seyahat öyküsü). Mukozal lezyonlar tek ya da çok sayıda olabilir; ağız içi, konjonktiva, üretra, penis, vajina veya anorektal bölgede bulunabilir.
Maymun Çiçeği kesin vaka tanısı
Olası vaka tanımına uyan kişiden alınan örnekte PCR (Polimeraz Zincir Reaksiyonu) pozitifliğinin tespit edilmesi.
Maymun Çiçeği riskinde yapılması gerekenler
Olası vaka tanımına uyan kişi cerrahi maske takmalıdır.
Sağlık personeli N95 maske, gözlük veya siperlik, eldiven ve önlük gibi kişisel koruyucu ekipman kullanmalıdır.
Klinik örnek alınmalıdır. (M-Çiçeği için en uygun teşhis örnekleri cilt lezyonlarından – vezikül kabuğunun üst kısmından veya veziküllerden ve püstüllerden gelen sıvıdan ve kuru kabuklardan elde edilir. Mümkün olduğunda biyopsi bir seçenektir.)
Hastalığa yakalanınca yapılması gerekenler
Kesin vaka ile karşılaşılması durumunda, standart enfeksiyon kontrol önlemleri tam olarak uygulanmalı, el hijyenine maksimum özen gösterilmeli ve vücut sıvıları ile temas ve yakın temas önlemleri de uygulanmalıdır.
M-Çiçeği Vaka Bildirim Formu doldurulmalı ve İl Sağlık Müdürlüğü Halk Sağlığı Hizmetleri Başkanlığı Bulaşıcı Hastalıklar Birimine gönderilmelidir.
Sağlık kurumları tarafından gönderilen M-Çiçeği Vaka Bildirim Formu İl Sağlık Müdürlüğü tarafından aynı gün içerisinde Halk Sağlığı Genel Müdürlüğü (HSGM) Bulaşıcı Hastalıklar ve Erken Uyarı Dairesi Başkanlığı [email protected] elektronik posta adresine gönderilmelidir.
Vaka hastanede yatırılarak ya da şartların uygun olduğu, vakanın hastanede yatışının gerekmediği durumlarda evde günlük telefon kontrolü ile izole edilmelidir.
Hastane şartlarında izolasyon gerektiğinde; Hasta odası tek kişilik ve banyo-tuvaleti olan odalar şeklinde olmalıdır. Hasta odası hiçbir koşulda pozitif basınçlı olmamalıdır. Hasta odası standart temizlik yaklaşımı ile temizlenmeli, hasta başı malzemeleri ve hastanın bir metre mesafesindeki oda mobilyaları temizliğinde uygun dezenfektanlar tercih edilmelidir. Zorunlu haller dışında hasta odasına giriş ve çıkış sınırlandırılmalıdır. Hasta ziyaretine izin verilmemelidir. Zorunlu haller dışında hasta yanına refakatçi alınmamalıdır. Zorunluluk durumunda 1980 öncesi doğumlu, çiçek aşısı olduğu değerlendirilen, sağlıklı kişiler tercih edilebilir.
Evde izolasyon gerektiğinde; Kişi kendini bir odada izole etmelidir. Kişinin odasındaki kullanılan eşya, mobilya ve kişisel malzemeler oda dışına çıkarılmamalıdır. Hane halkı ile aynı odada bulunma süresi mümkün olduğu kadar kısa tutulmalı, var olan tüm olası lezyonları kıyafet ile kapalı olmalı, açıkta koltuk, sandalye, kanepe gibi ortak kullanımı söz konusu olabilecek eşya ile cilt temasının olmaması sağlanmalıdır. Kişi odada aynı sandalye, koltuk, kanepeyi kullanmalı, başkası tarafından bu eşyalar kullanılmamalıdır. Olası kullanımda standart temizlik malzemeleri ile temizlenmelidir.
Mümkünse banyo ve tuvalet ayrılmalıdır. Mümkün olmadığı durumlarda tuvalet ve banyonun cilt ile temas etme olasılığı olan alanları en az yüzde 60 alkol içeren solüsyonlar kullanılarak veya çamaşır suyu (yüzde 1) ile temizlenmelidir. Bunlar bulunmuyorsa su ve sabun ile temizlenmelidir. El hijyeni için yüzde 60 alkol içeren el antiseptikleri kullanılmalıdır. Bulunmayan durumlarda su ve sabun kullanılmalıdır. Ellerin gözle görünür şekilde kirli olması durumunda eller su ve sabunla yıkanmalıdır. Rutin temizlik için elektrik süpürgesi, tozun havaya kalkmasına neden olmayacak, ıslak temizlik şeklinde uygulanmalıdır. Temizliği yapan kişinin eldiven ve cerrahi maske kullanması önerilir. Kişinin cildi ile temas edebilecek kullanılmış iç çamaşırı, yatak çarşafı, yatak örtüsü, yastık kılıfı, havlu gibi tekstil ürünleri en az 60 derece sıcaklıkta yıkanmalıdır. Yıkama rutin deterjanlar ile gerçekleştirilebilir.
Hasta için kullanılan yatak çarşafı, örtü gibi (hastanın cilt lezyonları ile kontamine olabilecek) malzemeler hasta kullanımı sonrasında sıvı geçirimsiz poşet içerisine konularak diğer hastaların ürünlerinden ayrı olarak taşınmalı ve yıkanmalıdır. Süreçte görev alacak tüm personel standart önlemler ve riskli materyaller konusunda bilgilendirilmelidir.
Hasta odası standart temizlik yaklaşımı ile temizlenmeli, hasta başı malzemeleri ve hastanın bir metre mesafesindeki oda mobilyaları temizliğinde uygun dezenfektanlar tercih edilmelidir.
Hastanın naklinde kullanılan ambulanslar için Hastane Öncesi Acil Sağlık Hizmetlerinde Enfeksiyon Hastalıklarından Korunma Rehberi kullanılmalıdır.
Maymun Çiçeği tedavisi
Kesin olmamakla birlikte bazı antivirallerin (tekovirimat, brinsidofovir, sidofovir) M-Çiçeğinde etkili olabileceği belirtilmektedir. Randomize kontrollü çalışmalarda mevcut ajanların etkisi gösterilmemiştir ancak gerçek hayattaki olgu kontrol çalışmalarında anektodal olarak fayda sağladığına dair veriler bulunmaktadır.
M-Çiçeği için semptomları hafifletmek, komplikasyonları yönetmek ve uzun vadeli sekelleri önlemek için klinik bakım ve destekleyici tedavi verilmelidir. Lezyon bölgesine göre sıcak su banyoları, ağrı kesiciler, laksatifler, orofaringeal antiinflamatuarlar ve ağrı kesiciler gerektiğinde kullanılabilir. Ağır palyasyonu hastalık yönetiminin temel hedefidir. Sekonder bakteriyel enfeksiyonlar etkene özgü ve uygun şekilde tedavi edilmelidir. Takip sırasında nadiren ensefalit, miyokardit gibi durumlar gözlenebilir. Bunların tedavisinde olgu bazlı değerlendirme yapılması önerilir.
Maymun Çiçeği aşısı
Çiçek hastalığına karşı aşının rutin uygulandığı dönemde çiçek aşısıyla aşılananlarda, çiçek aşısının M-Çiçeğini önlemede yaklaşık yüzde 85 oranında etkili olduğu gözlemsel birkaç çalışmayla kanıtlanmıştır. Bu nedenle daha önce çiçek aşısı olanlar hastalığı daha hafif geçirebilir ya da hastalıktan korunabilirler. Çiçek hastalığına karşı önceden aşı yapıldığının göstergesi olarak ön kol üst kısmındaki aşı izi kabul edilebilir.
Artık günümüzde çiçek aşıları klinik kullanıma sunulmuş durumda değildir. Modifiye edilmiş atenüe aşı virüsüne (Ankara suşu) dayalı yeni bir aşı, 2019'da M-Çiçeğinin önlenmesi amacı ile ABD Gıda ve İlaç Ajansı (FDA) ve Avrupa İlaç Ajansından (EMA) kullanım onayı almıştır. Bununla birlikte aşı kısıtlı olarak ulaşılabilir durumdadır. Klinik kullanımı iki doz (deri altına) şeklindedir.